およそ2400万人の日本人が患っている、変形性膝関節症(へんけいせいしつかんせつしょう)。膝の痛みや違和感があって「自分もそうかも。病院に行こうかな」と考えている方、いませんか? でも、痛いことをされるのは嫌だし、検査ってなんだか不安ですよね。
そんな方は、この記事でご紹介している変形性膝関節症の検査目的や方法を事前にチェックしておけば、不安なく検査を受けることができるはずです。いつ、何の検査を、どんな目的で受ける必要があるのかを解説。さらに記事の途中では、実際のレントゲン画像を使って変形性膝関節症の診断基準も紹介しています。放置すると進行してしまうこの疾患は、早めの対処が重要。安心して検査を受け、治療を始めるための予備知識として、役立つこと間違いなしです。
変形性膝関節症7つの検査
変形性膝関節症には、大きく分けて7つの検査があります。
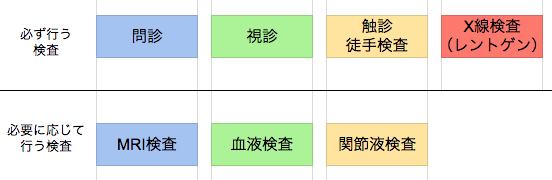
項目としては問診、視診、触診(徒手検査)、X線検査、CT検査、MRI検査、血液検査、関節液検査の7つ。ただ、その全てを必ず実施するわけではありません。こちらの図に表したように、必要に応じて使い分けていきます。詳しい検査内容のお話は、変形性膝関節症について知っておくとより深く理解できるため、まずは変形性膝関節症を知るところから始めましょう。
変形性膝関節症とは
 太ももの大腿骨(だいたいこつ)と、すねの脛骨(けいこつ)が接する部分には硝子軟骨(しょうしなんこつ)という軟骨があり、外からの衝撃を吸収したり、膝の動きを滑らかにしたりする役割を担っています。この硝子軟骨がすり減り、大腿骨と脛骨が直接ぶつかり合うようになる進行性の疾患が、変形性膝関節症です。
太ももの大腿骨(だいたいこつ)と、すねの脛骨(けいこつ)が接する部分には硝子軟骨(しょうしなんこつ)という軟骨があり、外からの衝撃を吸収したり、膝の動きを滑らかにしたりする役割を担っています。この硝子軟骨がすり減り、大腿骨と脛骨が直接ぶつかり合うようになる進行性の疾患が、変形性膝関節症です。
症状は膝のこわばりや動かしづらさに始まり、膝関節の炎症による痛みや膝の水たまりなど、様々なものが現れます。そうして末期になると、膝関節は完全に変形。日常生活が困難になり、車いす生活になってしまうこともあります。
変形性膝関節症の原因
変形性膝関節症の原因には一次性と二次性の2つがあります。それぞれ、代表的なものは下記の通りです。
変形性膝関節症 一次性の原因

「これ!」と断定できないものが原因となって、変形性膝関節症が発症することがあります。
【加齢】
加齢に伴う筋力の衰えや軟骨、靭帯の弾力低下により、膝関節へかかる負担が多くなります。
【筋力低下】
膝周辺の筋肉は、膝関節にかかる負担をカバーしています。そのため筋力が低下した分だけ、負荷が膝関節へダイレクトに伝わるようになってしまいます。
【肥満】
膝関節には、立っているときに体重の2.5倍ほど、階段の昇降時には体重の3.2倍ほどの負荷がかかっています。つまり、体重が重くなればなるほど、膝関節にかかる負担も大きくなるのです。
【O脚、X脚】
膝にかかる重心のバランスが崩れ、歪みが生じます。そこへ筋肉や脂肪がつくため、O脚では膝の内側、X脚では膝の外側に負担が集中。それぞれ硝子軟骨がすり減って、変形性膝関節症を発症しやすくなるのです。
【閉経による女性ホルモンの減少】
女性ホルモンには、カルシウムの吸収を促進し骨密度を上げる作用があります。しかし閉経に伴い女性ホルモンが減少することで、骨密度が低下。脆くなった骨は壊れやすくなり、その結果、変形性膝関節症につながってしまう可能性があります。
変形性膝関節症 二次性の原因
 過去に負った膝の外傷や別の疾患が、変形性膝関節症に繋がることがあります。
過去に負った膝の外傷や別の疾患が、変形性膝関節症に繋がることがあります。
【前十字靭帯(ACL)断裂】
過去に前十字靭帯を断裂し、放置(保存治療)している人は、変形性膝関節症を発症するリスクが特に高くなると言われています。膝にぐらつきが生じ、関節内の軟骨に負担がかかってすり減りやすくなるためです。
【半月板損傷】
損傷した半月板をそのままにしていると、軟骨に負担がかかり、変形性膝関節症につながってしまう危険性があります。
【関節リウマチ】
関節リウマチは全身の関節に炎症を起こします。膝の炎症が続いて軟骨が破壊されると、大腿骨と脛骨が直接ぶつかり合うようになるため、変形性膝関節症を発症するケースがあります。
【痛風】
関節内に尿酸の結晶ができる痛風。炎症が慢性化し軟骨が破壊されると、変形性膝関節症に繋がることがあります。
変形性膝関節症の検査方法と診断基準
あまり迷うことはないかもしれませんが、変形性膝関節症が疑われる場合に受診すべきは整形外科です。膝のこわばりや痛み、曲げ伸ばしづらさなど、変形性膝関節症が疑われるような症状があるとき、整形外科では次のような検査を行います。
検査1:問診

膝の症状に関する質問をされます。具体的には下記の7つが多いでしょう。過去の病気や運動について尋ねられるのは、原因が二次性である可能性を調べるためです。
・「いつから痛みますか?」
・「どんなときに痛みますか?」
・「どんな運動をしてきましたか?」
・「どんなお仕事をしていますか?」
・「寝ているときに痛みますか?」
・「過去にかかった病気はありますか?」
・「体重は何キロですか?」
また、JKOMやVASスケール、WOMACといった質問票を用いて検査をする病院もあります。これは、変形性膝関節症を患っている人が、どのような場面で症状に苦しんでいるのかを数値化するもの。病気の進行具合を把握するのに役立ちます。
検査2:視診
膝関節の変形、膝の腫れなどを、実際に患部を見て確認します。
当院では、TUGテスト(Timed up & Goテスト)という、日本運動器科学会が提唱するテストも活用しています。これは座った状態から立ち上がり、3メートル先の目印を回って、元の姿勢に戻るまでの時間を計測するもの。13.5秒以上を要した場合、転倒のリスクが高まるとされています。具体的な基準値は下記の通りです。
日本整形外科学会の基準:11秒
正常な運動機能:10秒以内
日常生活に介助を必要としている:20秒以上
歩行障害あり:30秒以上
当院で行っているTUGテストの様子がこちら。このテストは治療後の改善具合を見るためにも実施しているため術後の歩行映像も入っていますが、テストの様子はお分かりいただけるかと思います。
検査3:触診・徒手検査

患部に直接触れ、圧痛(押すと感じる痛み)があるかどうか、膝に水がたまっているかどうか、可動域(膝が動く範囲)などを確認します。
検査4:X線(レントゲン)検査
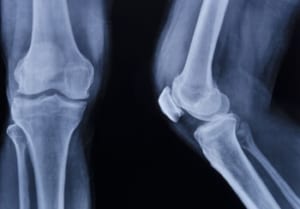
X線検査は、整形外科の診療において基本的なものであるため、ほとんどのケースで行われます。大腿骨と脛骨がぶつかり合うという変形性膝関節症の特性上、骨の状態を可視化するX線検査は必須。骨の変形や骨棘(こつきょく:骨がとげのようになった状態)、関節裂隙(かんせつれつげき:大腿骨と脛骨の間の空間)の確認が目的です。
X線検査には、他にCTもあります。レントゲン同様、骨を調べる検査ですが、CTは骨を輪切り状に映して立体的に診ることが可能。ただ、変形性膝関節症の検査でレントゲン以上の情報を求める場合は、MRIを用いることが多いでしょう。
X線検査でわかる変形性膝関節症のグレード
K-L分類(Kellgren-Lawrence)とも呼ばれ、変形性膝関節症の進行具合を示します。グレード1からグレード4までの4段階があり、グレード2以上が変形性膝関節症と診断される目安。
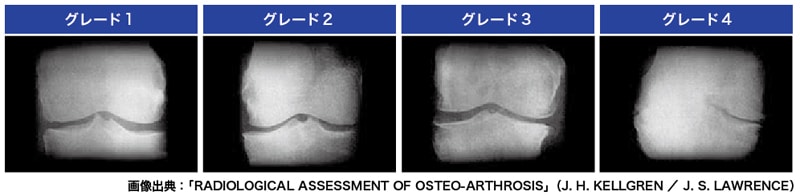
【グレード1】
関節裂隙は保持されていますが、わずかな骨棘や軟骨の骨硬化(ぶつかり合って硬くなること)が見られる状態。変形性膝関節症の予備軍です。
【グレード2】
関節裂隙が25%以下になり、わずかな骨棘が見られるが骨の変形は確認できない状態。変形性膝関節症の初期段階とされ、関節鏡視下手術の適応基準です。
【グレード3】
関節裂隙が50%~70%以下になり、骨棘や骨硬化が確認できる状態。変形性膝関節症の進行期段階で、高位脛骨骨切り術という手術が適応される基準とされます。
【グレード4】
関節裂隙がほぼ消失(75%以上)し、大腿骨と脛骨がぶつかり合います。大きな骨棘ができて骨の変形も激しい状態。変形性膝関節症の末期段階です。この段階まで進行すると、人工膝関節置換術という手術しか残されません。
検査5:MRI検査
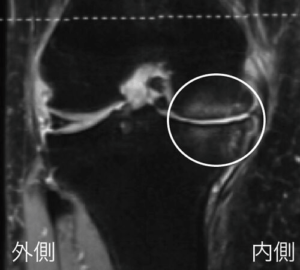
ひざ内側の骨の中に見える白い靄(もや)のようなものが、骨髄浮腫
X線検査では骨のみを確認しますが、MRI検査では軟骨や半月板、靭帯、膝にたまった水、血液なども見ることができます。
また、軟骨下にできることのある骨髄浮腫(こつずいふしゅ)も、MRIを用いれば発見可能。骨髄浮腫とは、骨の中が炎症によって変性を起こしたもの。これは変形性膝関節症に併発しやすく、進行の度合いを問わず強い痛みを引き起こすのが特徴です。骨髄浮腫が認められる場合は変形性膝関節症が進行しやすく、将来的に人工関節になるリスクも高まるという報告があります。
【参考文献】
「Can structural joint damage measured with MR imaging be used to predict knee replacement in the following year?」
Roemer F.W. et al. Raadiology. 2015 Mar;274(3):810-20
MRI検査が不要な例
変形性膝関節症が末期になると、膝関節を人工のものと置き換える人工膝関節置換術を勧めることがあります。これは大きな手術のため、MRI検査など、さらに精密な検査が必要と思われるかもしれません。しかし変形性膝関節症がグレード4まで進行しており、関節裂隙が消失していることがX線検査でわかった場合、MRI検査は不要と判断し、この手術を提案する場合もあります。例えば、膝関節を全て人工のものにする人工膝関節全置換術は、前十字靭帯の残存が必須ではありません。そのため、MRI検査による前十字靭帯の状態確認は不要なのです。
特に高齢の方に多いですが、変形性膝関節症が末期になって初めて病院を受診されるケースも少なくありません。末期では膝の前方向への安定性を保つ前十字靭帯(ACL)は、ほとんどのケースで断裂するか、機能不全に陥っています。加齢に伴う変性断裂が主な原因。このようなケースではMRI検査を行わず、X線検査のみで治療方針を提案できる場合もあるのです。
MRI検査が必要な例
当院では、MRI検査を必ず実施しています。というのも、当院が提供している再生医療には適性があるため。膝の状態をより詳しく診ることで、再生医療に向いている状態かどうか、的確に診断できるのです。また、負担の大きい自由診療ということもあって、治療がうまくいかないというリスクを避ける目的も。施設や提供する治療内容によって検査方法が異なる、ということがお分かりいただけるかと思います。
具体的な手順が気になるという方は、以前にひざ痛チャンネルが特集した膝のMRI検査の手順をご覧ください。
検査6:血液検査
 注射器で膝関節内の血液を抜いて行う検査で、必要に応じて行われます。化膿性膝関節炎、関節リウマチ、痛風など、変形性膝関節症とは別の疾患が疑われる場合に可能性を調べるものです。変形性膝関節症の診断を確定するために行われることもあります。
注射器で膝関節内の血液を抜いて行う検査で、必要に応じて行われます。化膿性膝関節炎、関節リウマチ、痛風など、変形性膝関節症とは別の疾患が疑われる場合に可能性を調べるものです。変形性膝関節症の診断を確定するために行われることもあります。
検査7:関節液検査
 注射器で膝の関節液を抜いて行う検査で、血液検査と同様、必要に応じて行われます。化膿性膝関節炎、結晶性膝関節炎、色素性絨毛性結節性関節炎など、変形性膝関節症とは別の疾患である可能性を調べるものです。こちらも、変形性膝関節症の診断を確定させるために行われることがあります。
注射器で膝の関節液を抜いて行う検査で、血液検査と同様、必要に応じて行われます。化膿性膝関節炎、結晶性膝関節炎、色素性絨毛性結節性関節炎など、変形性膝関節症とは別の疾患である可能性を調べるものです。こちらも、変形性膝関節症の診断を確定させるために行われることがあります。
変形性膝関節症の検査は信頼できる医師選びでもある
変形性膝関節症の診断には、あらゆる検査結果を総合的に見なければなりません。ただ、X線、MRI、関節液、血液については、検査で分かることの違いや検査すべきタイミング、初日の問診内容を考慮し、必要・不要を見極めて実施します。そうして変形性膝関節症と確定すれば、程度に応じた治療を始めることになるでしょう。ここで重要なのは、自分が納得できるかどうかというところです。
検査の場は、単に診断を受けるだけでなく、その後の治療方針までしっかり話し合う場でもあると言えます。検査の必要・不要まで見極め、説明を踏まえて治療してくれる医師がついていれば、安心して治療も進めていくことができますからね。